
Malattie infiammatorie croniche della pelle: cause, sintomi e cure efficaci
Le malattie infiammatorie croniche della pelle rappresentano un gruppo ampio e complesso di patologie che colpiscono milioni di persone in tutto il mondo. Si tratta di condizioni persistenti, spesso recidivanti, che non riguardano solo la cute, ma possono avere un impatto significativo sulla qualità della vita, dal punto di vista sia fisico sia psicologico.
Oggi, però, la gestione di queste patologie sta vivendo una fase di profonda evoluzione: nuove terapie mirate e un approccio multidisciplinare stanno cambiando gli obiettivi di cura, passando dalla semplice riduzione dei sintomi a un miglioramento reale e duraturo del benessere quotidiano.
Cosa sono le malattie infiammatorie croniche della pelle
Le malattie infiammatorie croniche della pelle sono patologie caratterizzate da un’infiammazione persistente o ricorrente della cute, spesso legata a una risposta anomala del sistema immunitario.
A differenza delle irritazioni temporanee, queste patologie: durano mesi o anni, alternano fasi di remissione e riacutizzazione e richiedono una gestione continuativa.
Tra le più comuni troviamo:
- psoriasi;
- dermatite atopica;
- eczema cronico delle mani;
- dermatite seborroica;
- rosacea;
- lichen planus.

Malattie tromboemboliche: che cosa sono, come si curano
Malattie tromboemboliche: quando si presentano il nostro sangue, linfa del nostro organismo, crea problematiche che non…Cause: perché si sviluppano

Malattie tromboemboliche: che cosa sono, come si curano
Le malattie infiammatorie croniche della pelle sono multifattoriali. Raramente, cioè, sono scatenate da un unico fattore, ma quasi sempre sono il risultato di una combinazione di elementi diversi. Vediamo i più comuni.
Predisposizione genetica
Molte di queste patologie hanno una componente ereditaria, per questo chi ha familiari affetti presenta un rischio maggiore.
Sistema immunitario alterato
In molti casi, di base c’è un’attivazione eccessiva del sistema immunitario eccessivo, che attacca cellule sane della pelle e genera infiammazione.
Fattori ambientali
Tra i principali trigger ambientali troviamo:
- stress;
- cambiamenti climatici;
- inquinamento;
- allergeni;
- infezioni.
Stile di vita
Alimentazione squilibrata, fumo e scarso riposo possono aumentare il rischio e o peggiorare i sintomi.
Le principali malattie infiammatorie croniche
Vediamo quali sono le principali malattie infiammatorie croniche della pelle.
Psoriasi
La psoriasi è una delle patologie più diffuse. Si manifesta con:
- placche rosse;
- desquamazione biancastra;
- prurito o bruciore;
Colpisce soprattutto gomiti, ginocchia e cuoio capelluto. Può associarsi a comorbidità, tra cui forme articolari. In Italia interessa una quota significativa della popolazione, con una prevalenza stimata tra l’1,8% e il 4,8%.
Dermatite atopica
Tipica dell’infanzia, ma presente anche negli adulti, provoca:
- pelle secca;
- prurito intenso;
- arrossamenti diffusi.
È spesso associata ad allergie e asma. Può compromettere il sonno e la qualità della vita. Negli adulti la prevalenza è stimata intorno all’8%.
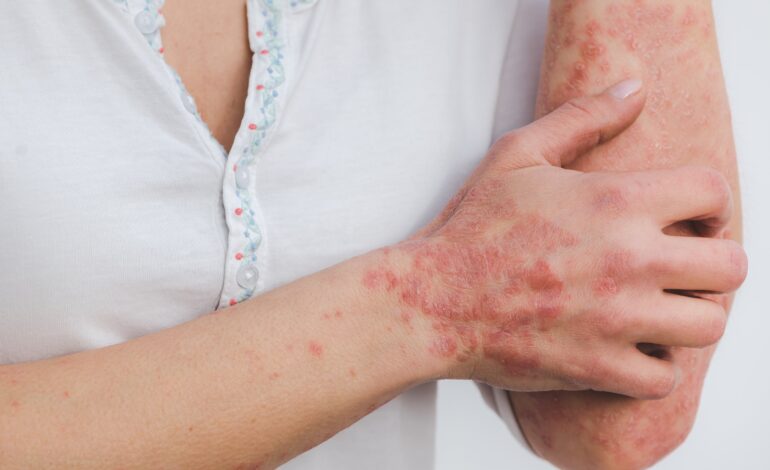
Eczema cronico delle mani
Colpisce la pelle di mani e polsi, causando sintomi come:
- secchezza;
- fissurazioni;
- vesciche;
- dolore.
È spesso legato al contatto prolungato con sostanze irritanti o allergeni. Può interferire significativamente con le attività quotidiane e lavorative.
Dermatite seborroica
Interessa aree ricche di ghiandole sebacee come:
- cuoio capelluto;
- viso;
- torace;
I sintomi includono desquamazione e arrossamento.
Rosacea
Colpisce prevalentemente il viso e si presenta con:
- rossore persistente;
- capillari visibili;
- talvolta pustole.
È più comune negli adulti.
Lichen planus
Patologia meno frequente, caratterizzata da:
- lesioni violacee;
- prurito;
- possibile coinvolgimento di mucose e unghie.
Sintomi: come riconoscerle
I sintomi variano in base alla patologia, ma alcuni segnali sono comuni:
- arrossamento della pelle;
- prurito persistente;
- desquamazione;
- ispessimento cutaneo;
- lesioni cutanee;
- dolore;
- sensazione di bruciore;
- disturbi del sonno.
Il prurito, in particolare, è uno dei sintomi più invalidanti: nella dermatite atopica può compromettere il sonno in oltre il 40% dei casi, mentre nella psoriasi è presente in oltre il 70% dei pazienti, anche se spesso sottovalutato. Nel caso della psoriasi, anche la comparsa di dolore o rigidità articolare richiede una valutazione tempestiva.
Diagnosi: quando rivolgersi al dermatologo
È fondamentale consultare uno specialista quando:
- i sintomi persistono oltre alcune settimane, peggiorano nel tempo e/o interferiscono con la vita quotidiana;
- compaiono recidive;
- la risposta alle terapie è scarsa.
La diagnosi si basa su esame clinico, anamnesi (colloquio approfondito) ed eventuali biopsie o test allergologici.
Impatto sulla qualità della vita
Le malattie infiammatorie croniche della pelle non si limitano a provocare manifestazioni visibili sulla cute, ma incidono in modo profondo sulla qualità della vita di chi ne soffre. Il prurito persistente, il dolore e il fastidio continuo possono compromettere il sonno e rendere difficili anche le attività più semplici della quotidianità, come lavorare, studiare o svolgere mansioni domestiche.
A questo si aggiunge la dimensione psicologica: trattandosi di patologie spesso evidenti, possono generare imbarazzo, insicurezza e una riduzione dell’autostima. In alcuni casi, le persone tendono a evitare situazioni sociali o relazionali.
Anche la gestione a lungo termine della malattia può risultare impegnativa. L’applicazione costante delle terapie, le attenzioni quotidiane e la necessità di evitare determinati fattori scatenanti richiedono tempo, energia e continuità.
Trattamenti: come gestire la malattia
Non sempre esiste una cura definitiva per le malattie infiammatorie croniche della pelle, ma oggi sono disponibili numerose terapie efficaci per tenere sotto controllo i sintomi e migliorare sensibilmente la qualità della vita. Nella maggior parte dei casi, l’uso quotidiano di creme emollienti rappresenta una vera e propria terapia di base: mantenere la pelle idratata aiuta, infatti, a rafforzare la barriera cutanea e a prevenire le riacutizzazioni.
Spesso, si ricorre poi a trattamenti topici, come creme a base di corticosteroidi o sostanze immunomodulanti, utili per ridurre l’infiammazione e alleviare prurito e arrossamento.
Quando le forme sono più estese o resistenti, il dermatologo può valutare terapie sistemiche, che agiscono dall’interno modulando la risposta del sistema immunitario e l’infiammazione. Tra queste rientrano sia i farmaci corticosteroidi e immunosoppressori tradizionali sia le terapie biologiche di nuova generazione, sempre più mirate e personalizzate. Nella psoriasi, per esempio, i farmaci biologici intervengono su specifici bersagli dell’infiammazione, mentre nella dermatite atopica le nuove terapie permettono di agire anche sui circuiti responsabili del prurito.
Un’altra opzione efficace in molti casi è la fototerapia, che utilizza l’esposizione controllata ai raggi ultravioletti per ridurre l’infiammazione cutanea.
Le nuove cure
Ora è disponibile anche in Italia delgocitinib, una crema specifica per il trattamento dell’eczema cronico delle mani da moderato a grave negli adulti per i quali i corticosteroidi topici sono inadeguati o inappropriati. Il trattamento agisce direttamente sui meccanismi alla base della malattia, intervenendo su infiammazione, alterazione della barriera cutanea e prurito. È efficace, sicuro e migliora sensibilmente la qualità della vita.
Approccio integrato
Oggi la gestione di queste patologie non si limita più alla riduzione delle lesioni e al trattamento delle riacutizzazioni. Fra gli esperti, inclusi quelli della SIDeMaST, Società Italiana di Dermatologia e Malattie Sessualmente Trasmesse, si parla sempre più di gestione avanzata, basata su:
- diagnosi accurata;
- valutazione della gravità (non solo clinica ma anche qualitativa);
- terapie personalizzate;
- monitoraggio continuo.
L’obiettivo è costruire un controllo stabile nel tempo.
Nei casi più complessi, è fondamentale un approccio multidisciplinare che coinvolga diverse figure specialistiche, per affrontare anche eventuali comorbidità e l’impatto psicologico.
Le regole di prevenzione
Accanto alle cure mediche, non va sottovalutato il ruolo delle abitudini quotidiane. Una skincare delicata, l’uso di detergenti non aggressivi, la gestione dello stress e uno stile di vita equilibrato possono fare la differenza nel controllo della malattia.
In questo contesto, la costanza è fondamentale: seguire con regolarità le indicazioni del dermatologo consente di limitare le recidive e mantenere la pelle in condizioni migliori nel tempo.
Foto di copertina di Miller_Eszter via Pixabay







